L’hypercapnie, parfois appelée détresse ventilatoire, se manifeste par une accumulation excessive de gaz carbonique dans le sang. Elle est souvent liée à une pathologie respiratoire comme la BPCO ou l’asthme. Cette condition peut provoquer un essoufflement marqué, une fatigue chronique et, dans les cas graves, nécessite une assistance respiratoire par ventilation non invasive (VNI).
Medicalib vous explique tout sur cette pathologie respiratoire : définition, symptômes, causes, diagnostic, traitements et prise en charge à domicile.
Cet article, destiné au grand public, s’appuie sur les données scientifiques disponibles sur le sujet traité, à sa date de mise à jour.
Il n’a pas vocation à se substituer aux recommandations et préconisations de votre médecin.
I- Hypercapnie : qu’est-ce que c’est exactement ?
A – Définition médicale
En temps normal, le gaz carbonique (CO2) est évacué par les poumons après avoir été transporté par le sang. Une petite quantité résiduelle est toujours présente, ce qui est physiologique. Cependant, lorsque cette concentration dépasse un certain seuil, cela devient anormal et potentiellement dangereux.
On parle d’hypercapnie lorsque la pression partielle de CO2 dans le sang artériel (PaCO2) dépasse 40 mmHg. Ce trouble révèle une incapacité des poumons à éliminer efficacement le gaz carbonique.
B – Gaz carbonique dans le sang : un danger silencieux
L’excès de CO2 dans le sang affecte l’équilibre acido-basique du corps, ce qui peut provoquer une acidose respiratoire. Cette situation est grave, surtout si elle est associée à une hypoxie (manque d’oxygène). Il est donc essentiel d’agir rapidement.
II- Hypercapnie : quelles sont les causes et facteurs de risque ?
Plusieurs affections peuvent perturber les échanges gazeux et entraîner une hypercapnie :
- Maladies neuromusculaires ou thoraciques restrictives
- BPCO (broncho-pneumopathie chronique obstructive)
- Asthme sévère
- Syndrome d’obésité-hypoventilation
- Intoxications médicamenteuses
- Intoxications médicamenteuses
- Intoxications médicamenteuses
- Maladies neuromusculaires ou thoraciques restrictives
| Bon à savoir | Chez certaines personnes, une mauvaise fonction pulmonaire chronique rend l’expulsion du CO2 difficile voire impossible. |
III- Hypercapnie : les signes à surveiller
Il n’existe pas de symptômes spécifiques, mais plusieurs signes d’hypercapnie peuvent orienter le diagnostic :
- Une transpiration excessive
- Une asthénie (fatigue)
- Une hypertension artérielle
- Des maux de tête (céphalées)
- Une désorientation
- Une confusion mentale
- Un « flapping tremor » (tremblement des mains caractéristique d’une hypercapnie)
- Une somnolence
Ces hypercapnie symptômes peuvent apparaître progressivement, surtout en cas de pathologie chronique.
IV- Comment diagnostiquer une hypercapnie ?
Le test de référence est la gazométrie artérielle, un examen qui mesure plusieurs paramètres :
| Paramètre mesuré | Indication |
| PaCO2 | Concentration de CO2 |
| PaO2 | Pression en oxygène |
| pH | Acidité du sang |
| SaO2 | Saturation en oxygène |
| HCO3- | Bicarbonates |
Cet examen permet d’évaluer si l’équilibre respiratoire est compromis et de confirmer une hypercapnie.
V- Traitement de l’hypercapnie : quelles solutions ?
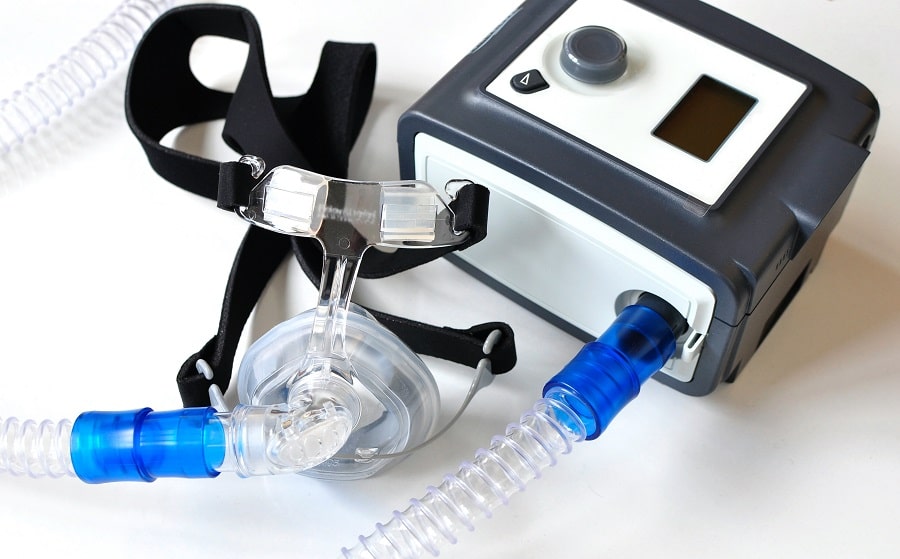
Le traitement de l’hypercapnie dépend de sa cause. Il repose en priorité sur la prise en charge de la maladie sous-jacente. Toutefois, en cas de déséquilibre sévère, le patient nécessitera tout de même une assistance respiratoire par ventilation non invasive (VNI) afin d’améliorer les échanges gazeux.
Ventilation non invasive (VNI)
La VNI consiste à envoyer de l’air sous pression dans les poumons à l’aide d’un masque nasal ou facial. Ce système :
- améliore l’oxygénation,
- élimine le CO2
- et soulage l’essoufflement
Elle est généralement mise en place à l’hôpital, mais peut aussi être poursuivie à domicile selon les besoins du patient.
VI- Prise en charge de l’hypercapnie à domicile
A- Une ventilation prolongée à domicile
Pour les patients atteints d’insuffisance respiratoire chronique, une VNI à domicile est parfois nécessaire en continu ou de façon intermittente (jour/nuit). Elle permet :
- d’éviter les hospitalisations longues;
- de stabiliser l’état respiratoire au quotidien.
B- Prescriptions médicales nécessaires
Seul un médecin spécialiste (pneumologue, réanimateur…) peut prescrire ce traitement. L’ordonnance doit inclure :
- type de ventilation;
- marque et réglages de l’appareil;
- durée et fréquence d’utilisation;
- type de masque, circuit et accessoires (humidificateur, saturomètre…).
C- Intervention d’une infirmière à domicile
Dans certains cas, une infirmière libérale peut intervenir pour :
- mettre en place la VNI;
- assurer une surveillance régulière;
- aider à l’éducation thérapeutique du patient.

Notre mission : faciliter votre quotidien en vous offrant des solutions adaptées et des articles utiles pour améliorer votre santé et votre bien-être
Medicalib permet aux patients de prendre facilement rendez-vous avec une infirmière à domicile.